Лимфедема
Лимфедема – это хроническое заболевание, характеризующееся накоплением жидкости, богатой белком, в межклеточном пространстве, связанное с нарушением функции лимфатической системы. Лимфедема развивается в случае, если нарушается сложная система образования и концентрации лимфатической жидкости в межклеточном пространстве и ее переноса по системе лимфатических сосудов. Суть процесса в дисбалансе: в межклеточное пространство поступает больше жидкости, чем может всосаться в венозные капилляры и лимфатические сосуды, и в этой области начинает формироваться отек.
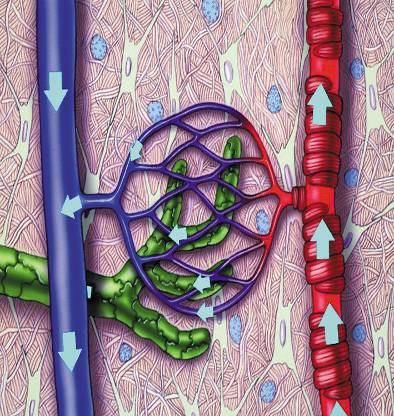
Лимфедема проявляется, когда способность удалять тканевую жидкость становится недостаточной. Чаще всего это происходит в области рук и ног.
Лимфедема может быть первичной – как результат врожденных пороков развития компонентов лимфатической системы,
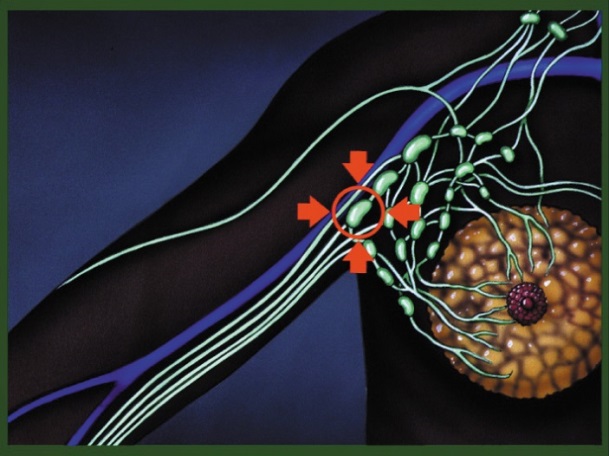
и вторичной, т.е. развиться вследствие травмы, хирургическиого вмешательства или радиации, бактериальной, вирусной или грибковой инфекции, филяриоза, воспалительных процессов в лимфатической системе и пр. Очень часто лимфатический отек возникает после хирургического лечения и лучевой терапии при онкологических заболеваниях, т.к. в этих случаях удаляются и повреждаются лимфатические узлы – очень важные составляющие лимфатической системы, что влечет за собой прямое препятствие лимфоттоку.
Более подробно c хирургическими аспектами лечения рака молочной железы можно ознакомиться на сайте abcsurgery.ru
Различают четыре стадии лимфедемы:
Стадия 0 (латентная стадия): лимфатические сосуды не работают должным образом. Тем не менее, баланс лимфатической жидкости сохраняется благодаря компенсаторным механизмам.
Стадия I (обратимая):
отек с высоким содержанием белка, при нажатии образуются ямки, облегчение приносит подъем конечности
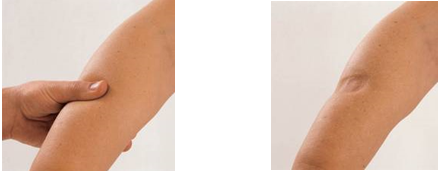
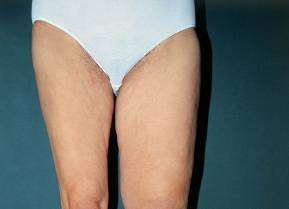
Стадия II (самопроизвольно необратимая стадия): значительные отеки и избыточное образование соединительной ткани (фиброз)
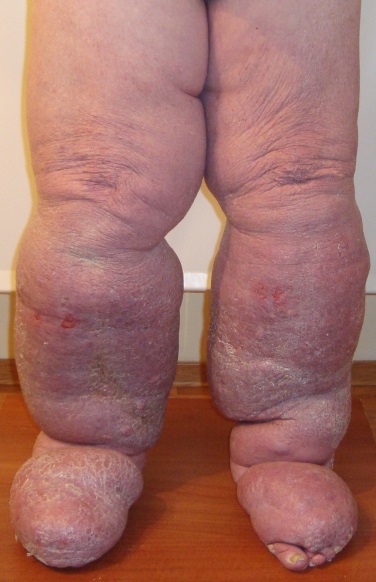
Стадия III (элефантизм): крайне выраженные отеки, кожа утолщается за счет процессов пролиферации, часто встречается рожистое воспаление
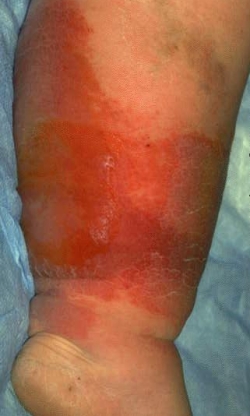
Лечение лимфедемы
«Золотым стандартом» лечения лимфедемы во всем мире принято считать комплексную противоотечную терапию.
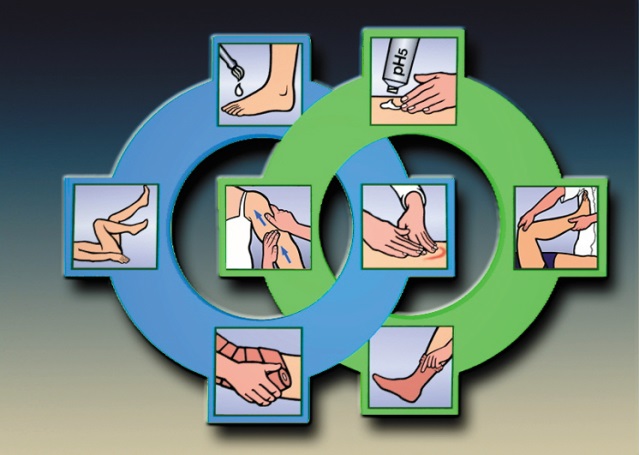
Она включает в себя 2 фазы:
Фаза 1: ликвидация отека
Фаза 2: поддержание и оптимизация результатов
Основными компонентами лечения являются:
- Забота о коже
- Мануальный лимфодренажный массаж
- Компрессионная терапия: в фазе 1 – бинтование (бандажирование) бинтами малой растяжимости; в фазе 2 – компрессионный трикотаж плоской вязки
- Лечебная физкультура.
Более подробная информация об этом заболевании:
Лимфедема
Лимфедема – это заболевание, которое проявляется отеком мягких тканей. Причина отека – нарушение оттока жидкости из межклеточного и межтканевого пространства в лимфатическую систему. Чаще всего поражаются нижние конечности. Распространено заболевание довольно широко. По статистике, такими нарушениями страдает каждый десятый житель планеты. Приблизительно у десяти миллионов людей его диагностируют, как осложнение перенесенной острой или хронической инфекции. Среди пациентов с поражениями периферических сосудов около 2,5-7% - это больные лимфедемой.
Классификация лимфедемы
Принято разделять лимфедему на два типа: первичную (врожденную) и вторичную (приобретенную).
Первичная лимфедема. Причиной заболевания выступает врожденная патология лимфатических сосудов. Диагностируется в детском либо в юношеском возрасте, около 80% случаев выявляют у девочек до 18 лет. В основном нарушения возникают в нижних конечностях, реже в верхних, поражение обычно двухстороннее. Наследственность имеет значение в 6% всех случаев заболевания. Врожденную лимфедему связывают с такими генетическими болезнями, как синдром Нонне-Милроя и синдром Мейжа. Во всех остальных случаях причиной нарушений выступают аплазии либо гипоплазии лимфатических сосудов. Часто первичная врожденная лимфедема в юном возрасте компенсирована и почти себя не проявляет. Прогрессирование может наступить во время беременности, после родов или вследствие перенесенной травмы.
Вторичная или приобретенная лимфедема. Лимфатическая система поражается из-за различных внешних факторов. Это могут быть перенесенные инфекции, такие как рожа, разного вида травмы, ожоги, операции на лимфатических сосудах. Тяжелое, ярко выраженное течение лимфедемы наблюдается, когда нарушение лимфотока сочетается с венозным застоем, а также после удаления либо облучения паховых и подмышечных лимфоузлов. Встречается вторичная лимфедема намного чаще, чем первичная.
Симптомы лимфедемы
При лимфедеме у пациентов возникает боль в пораженной конечности, тяжесть, слабость, чувство распирания, подвижность в суставах часто ограничена. Кожа бледная, венозный рисунок не просматривается, кожная складка значительно утолщена.
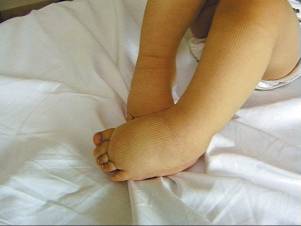
Врожденная лимфедема сначала развивается в дистальных отделах конечностей на стопах или на кистях. У больных наблюдается плотный и безболезненный отек пальцев, который распространяется постепенно на всю стопу, а также на голеностопный сустав. Если поражена рука, то отекают сначала пальцы, кисть, а затем лучезапястный сустав. Прогрессирующая лимфедема переходит на голень и бедро, плечо и локоть. Нижние конечности напоминают ноги слона или колонны. Вокруг суставов начинают формироваться складки из мягких тканей со значительным отеком. На тыльной стороне стопы складки не выражены. Кожа становится похожей на корку апельсина.
При вторичной лимфедеме процесс начинается с проксимальных отделов, немного ниже уровня поврежденных патологическими изменениями лимфатических узлов. Затем отек плавно переходит на дистальные отделы. Следует помнить, что лимфедема нередко появляется через длительное время после удаления либо поражения лимфатических узлов. Бывают случаи, когда первые признаки болезни пациенты отмечают через десять и даже пятнадцать лет после операции, травмы, ожога либо облучения узла.
Диагностика лимфедемы
При первых признаках заболевания следует обратиться к флебологу. Врач проводит диагностику на основе анамнеза, общего осмотра, измерения объема конечностей. Состояние мелких лимфатических сосудов (лимфангионов) оценивают с помощью лимфангиографии. Если сосуды на лимфограмме напоминают по форме бусинки или веретено, значит моторика их в норме. Когда проходимость сохранена, но нарушена двигательная функция, а значит и транспорт лимфы, сосуды будут равномерно наполнятся контрастом. При врожденной лимфедеме выявляют гипоплазию лимфангионов, приобретенная - характеризуется изменением их формы, экстравазацией, заполнением кожной лимфатической сетки.
Динамику процесса изучают с помощью лимфосцинтиграфии. Во время исследования смотрят, как распространяются изотопы, и по характеру этого распространения оценивают особенности лимфотока (магистрального, диффузного, коллатерального), а также выявляют признаки полного лимфостаза.
Сейчас все больше используют новые методы исследования, которые постепенно вытесняют лимфангиографию. Среди них можно отметить магнитно-резонансную томографию или МРТ, компьютерную томография, а также дуплексное сканирование.
Дифференциальная диагностика лимфедемы
Лимфедему следует отличать от отеков, причиной которых являются другие заболевания. Например, от посттромбофлебитического синдрома, отеков, связанных с почечной и сердечной недостаточностью. Первичная лимфедема иногда напоминает липедему или синдром патологического ожирения ног. При этом заболевании симметрично поражаются голени, а стопы остаются нормальными.
Осложнения лимфедемы
Трофика тканей при лимфедеме нарушается, могут возникать отдельные участки повышенного ороговения кожи или гиперкератоза. На кожных покровах появляются трещины, мелкие и крупные язвы. Между пальцами в отдельных случаях можно наблюдать лимфатические свищи. Любые лимфедемы, как первичные, так и вторичные, могут осложняться стрептококковой инфекцией кожи и подкожной клетчатки (рожей). Нередко она переходит во флегмону, что порождает дальнейшую облитерацию лимфатических сосудов и быстрый прогресс заболевания. Длительное течение вторичной лимфедемы нередко приводит к развитию лимфоангиосаркомы.
Лечение лимфедемы
На начальных этапах заболевания, когда еще нет органических изменений в мягких тканях, можно лечить лимфедему консервативно. Терапия включает в себя специальную диету, лечебную физкультуру, физиотерапию, бальнеологическое лечение. Чтобы немного уменьшить объем больной конечности рекомендуют носить бандаж, делать специальный лимфодренажный массаж, переменную аппаратную пневмокомпрессию. Благодаря комплексной терапии, которая сейчас активно используется в флебологии, можно добиться значительного замедления прогрессирования лимфедемы. У некоторых пациентов после курса лечения даже отмечается регресс симптоматики.
Хирургическое лечение направлено на создание новых обходных путей для оттока лимфы. Перед проведением операции лимфатические сосуды окрашивают для лучшей визуализации. Затем стараются выделить максимальное количество мелких и крупных сосудов в подколенной ямке или на бедре, в области треугольника Скарпы. Выделенные сосуды пересекают между собой, затем концы их коагулируют специальным прибором. Следующий этап – создание анастомозов между подкожными венами и периферическими концами сосудов. Если вовремя провести оперативное вмешательство, нормальный отток лимфы можно полностью возобновить. Даже после длительного и тяжелого течения болезни хирургическими методами удается значительно уменьшить отек тканей и улучшить их трофику.
Профилактика лимфедемы
Больным лимфедемой нужно внимательно следить за тем, чтобы не создать дополнительного препятствия для оттока лимфы. Не рекомендуют носить на больной руке сумки, скрещивать ноги, одевать слишком тесные носки или чулки, которые пережимают конечности. Даже измерять давление на больной руке не советуют. Обязательно придерживаться правильной гигиены. Без защитных перчаток нельзя готовить пищу, и ни в коем случае не стоит ходить босяком. Правильная диагностика заболевания на его начальном этапе позволит быстро выбрать метод лечения, устранить причины лимфедемы, предотвратить ее дальнейшее развитие. Поэтому при малейших симптомах следует обращаться к доктору.
